همه ما از این موضوع آگاهیم که حمله قلبی یا سکته قلبی، وضعیتی اورژانسی و خطرناک است. در زمان وقوع این وضعیت، عضله قلب شروع به از کارافتادن میکند، چون جریان خون کافی به آن نمیرسد. در واقع، علت سکته قلبی، انسداد در شریانهایی است که خون را به قلب میرسانند. اگر متخصص قلب و عروق جریان خون را به سرعت بازیابی نکند، سکته قلبی آسیب دائمی ایجاد میکند. در برخی موارد هم منجر به مرگ میشود. استعمال دخانیات، تکانههای عصبی، عوامل موروثی، بیتحرکی و تغذیه ناسالم و پرکلسترول، از جمله عواملی هستند که فرد را مستعد سکنه قلبی میکنند.
در این مطلب از مجله سلامت و پزشکی دکتردکتر، به بررسی کامل این بیماری و معرفی انواع سکته قلبی میپردازیم. خواندن این مطلب، به ۷ دقیقه زمان نیاز دارد. یادتان باشد که با رعایت رژیم غذایی سالم و عدم استعامل دخانیات، امکان پیشگیری از سکته قلبی وجود دارد. فعالیت بدنی منظم و مدیریت استرس هم در این زمینه کاربرد دارند.
اگر سوالی در این رابطه دارید، میتوانید در انتهای همین مطلب و در بخش نظرات بنویسید تا دکتر پاسخ دهد.
حمله قلبی یا سکته قلبی چیست؟
انفارکتوس میوکارد (Myocardial infarction) که معمولاً حمله یا سکته قلبی نامیده میشود، وضعیت بسیار خطرناکی است. علت سکته قلبی یا حمله قلبی کمبود جریان خون در ماهیچه قلب است. فقدان جریان خون میتواند به دلیل عوامل مختلفی رخ دهد، اما معمولاً به انسداد یک یا چند شریان قلب مربوط میشود. بدون جریان خون، عضله قلب آسیب میبیند و شروع به مردن میکند. اگر جریان خون به سرعت بازیابی نشود، حمله قلبی میتواند باعث آسیب دائمی قلب و مرگ شود. مدیریت زمان در درمان حمله قلبی بسیار مهم است و تأخیر چند دقیقهای هم میتواند عوارض غیرقابل جبرانی داشته باشد.
طبق گفته انجمن قلب آمریکا (AHA) ،
حمله قلبی زمانی رخ میدهد که جریان خون به بخشی از قلب به طور کافی نرسد. این معمولاً به دلیل تشکیل لخته خون در یکی از عروق کرونری است که خون را به عضله قلب میرساند.
در جدول زیر میتوانید دلایل سکته قلبی را مشاهده کنید:
| برخی مشکلات نادر قلب | هر نوع بیماری که باعث تنگشدن غیرمعمول عروق خونی شود. |
| تروما | منظور پارگی عروق کرونری است. |
| انسداد در نقاط دیگر بدن | لخته خون یا حباب هوا (آمبولی) که در یک شریان کرونر به دام میافتد. |
| اختلالات خوردن | با گذشت زمان، این وضعیت میتواند به قلب آسیب بزند و در نهایت منجر به حمله قلبی شود. |
| عروق کرونر غیرعادی | این وضعیت نقصی مادرزادی در قلب است که موجب میشود شریانهای کرونر در موقعیتهای متفاوتی نسبت به حالت طبیعی در بدن شما قرار بگیرند. فشردهسازی آنها باعث حمله قلبی میشود. |
عدم تعادل الکترولیت بدن و مصرف کوکائین هم میتوانند باعث ایجاد اسپاسم یا گرفتگی در عروق کرونری شوند. همچنین، عوارض جراحی قلب هم میتواند باعث سکته شود.
حمله قلبی چگونه اتفاق میافتد؟
حمله قلبی چگونه است؟ قلب از عضلات خاصی به نام میوکارد ساخته شده است که خون را از طریق رگهای خونی یا شریانها به سراسر بدن منتقل میکند. عضله قلب مانند هر عضله دیگری نیاز به خونرسانی مطلوب دارد. عروق کرونر خون را به عضله قلب میرسانند. شریانهای اصلی کرونر از آئورت جدا میشوند. آئورت شریانی بزرگ است که خون غنی از اکسیژن را از قلب به بدن منتقل میکند. شریانهای اصلی کرونر به شاخههای کوچکتر تقسیم میشوند که خون را به تمام قسمتهای عضله قلب میرسانند. سکته قلبی زمانی رخ میدهد که جریان خون به عضله قلب، ناگهان قطع شود و باعث آسیب بافت قلبی شود.
این حالت معمولاً نتیجه انسداد یک یا چند مورد از عروق کرونری است. انسداد میتواند به علت ایجاد پلاک خونی باشد. پلاک مادهای است که عمدتاً از چربی، کلسترول و مواد زائد سلولی تشکیل شده است. در اثر انسداد عروق کرونری در قلب، وضعیتی به نام ایسکمی قلبی (Ischemia) اتفاق میافتد. اگر یکی از عروق کرونر اصلی مسدود شده باشد، بخش بزرگی از عضله قلب تحت تأثیر قرار میگیرد. چنانچه شریان شاخهای کوچکتر مسدود شود، مقدار کوچکتری از عضله قلب تحت تأثیر قرار میگیرد. اگر ایسکمی قلبی بیش از حد طول بکشد، سلولهای بافت قلبی میمیرند. پس از سکته قلبی، اگر بخشی از عضله قلب مرده باشد، در طی چند هفته بعد بافت اسکار جایگزین میشود.
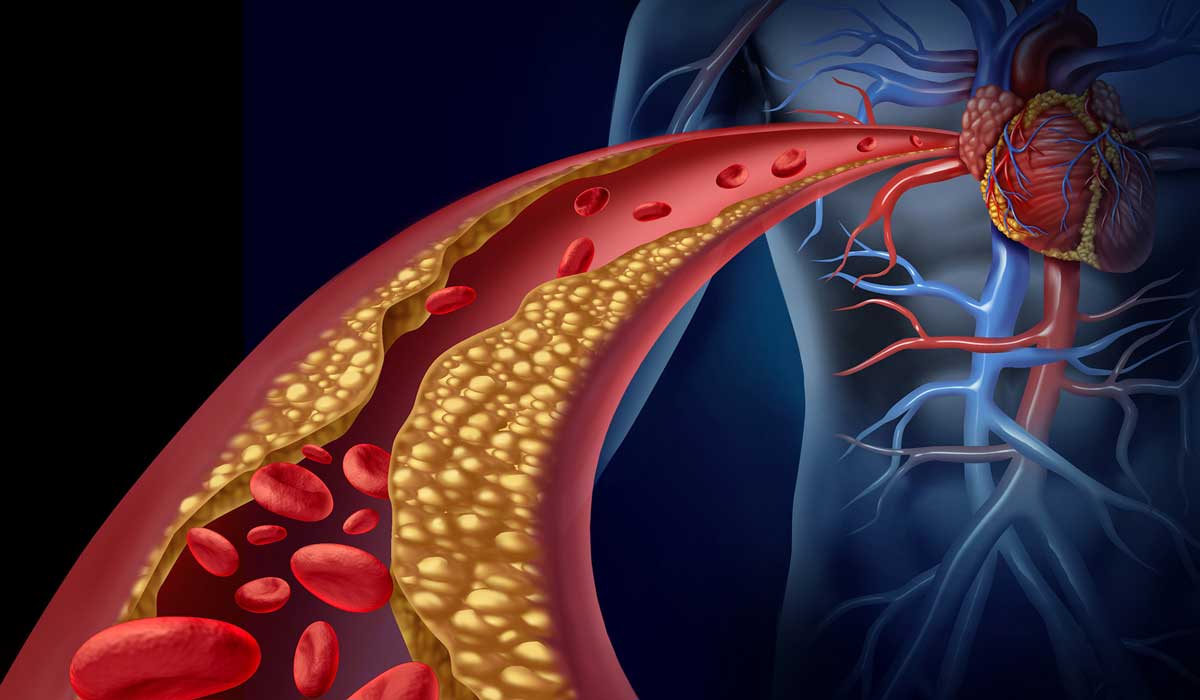
علائم و نشانههای سکته قلبی چیست؟
علائم سکته قلبی میتواند شامل درد شدید در قفسه سینه، احساس فشار یا سنگینی در ناحیه قفسه سینه که ممکن است به بازوها، گردن، فک یا پشت گسترش یابد، تنگی نفس، تعریق شدید، حالت تهوع و سرگیجه باشد. این علائم نیاز به توجه فوری پزشکی دارند تا از عوارض جدیتر جلوگیری شود.
حمله قلبی یا MI میتواند علائم مختلفی داشته باشد. برخی از علائم سکته قلبی ، ثابت و مشترک و برخی دیگر، در مواقع خاص رخ میدهند. که برخی از آنها، شایعتر از سایرین هستند:
- دردی بیش از چند دقیقه در قفسه سینه، پشت، فک و سایر قسمتهای فوقانی بدن
- تنگی نفس یا مشکل در تنفس
- فشار یا تنگی در قفسه سینه
- سرگیجه
- استفراغ
- اضطراب
- تعریق
درد ناشی از سکته یا حمله قلبی میتواند ثابت یا متناوب باشد. تمام افراد مبتلا به حمله قلبی نشانههای مشابه با شدت علائم یکسانی را تجربه نمیکنند. در واقع، شدت و شکل بروز علائم حمله قلبی در افراد گوناگون با هم فرق دارد. به علائم حمله قلبی در افراد سالمند و مستعد بیماریهای قلبی دقت داشته باشید و آنها را زیر نظر بگیرید.
علائم سکته قلبی در زنان
شایعترین علامت حمله قلبی در زنان مانند مردان، نوعی درد قفسه سینه است. منظور از این درد، فشار یا ناراحتی است که بیش از چند دقیقه طول میکشد یا میآید و میرود. درد قفسه سینه همیشه شدید یا حتی شاخصترین علامت سکته نیست. زنان اغلب درد حمله قلبی را با فشار یا سفتی توصیف میکنند و امکان دارد که حمله قلبی برای آنها، بدون درد قفسه سینه پیش بیاید. زنان بیشتر از مردان در معرض علائم حمله قلبی غیرمرتبط با درد قفسه سینه هستند. علائم سکته قلبی در زنان معمولاً عبارت است از:
- ناراحتی گردن، فک، شانه، قسمت بالایی پشت یا بالای شکم
- سوزش سر دل (سوءهاضمه)
- درد در یک یا هر دو بازو
- حالت تهوع یا استفراغ
- خستگی غیرمعمول
- گیجی و سرگیجه
- تنگی نفس
- تعریق
شاید این علائم مبهم باشند و به اندازه درد کوبنده قفسه سینه قابل توجه نباشند. این درد کوبنده اغلب با حملات قلبی همراه میشود. علت چنین وضعیتی این است که هم شریانهای اصلی مسدود میشوند و هم شریانهای کوچکتری که خونرسانی به قلب را انجام میدهند. در واقع، وضعیتی است که بیماری عروق کوچک قلب یا بیماری عروق کرونر نام دارد. در مقایسه با مردان، زنان معمولاً هنگام استراحت یا حتی در هنگام خواب هم علائم را نشان میدهند. استرس عاطفی میتواند در ایجاد علائم حمله قلبی در زنان نقش داشته باشد. اگرچه ممکن است، زنان کمتر از مردان به بیماریهای قلبی مبتلا شوند؛ اما زنان بیشتر از مردان در معرض حمله قلبی بدون انسداد شدید در شریان (بیماری عروق کرونر غیر انسدادی) هستند.

علائم سکته قلبی خاموش
افرادی که دچار حمله قلبی خاموش میشوند، علائمی دارند که به طور معمول با حمله قلبی همراه نیست. معمولاً علائم حمله قلبی خفیف است یا اصلاً هیچ علامتی وجود ندارد. بنابراین در بیشتر موارد، بیمار متوجه نمیشود که دچار حمله قلبی شده است. با یک حمله قلبی خاموش، علائم این احساس را ایجاد میکنند. بیمار احساس میکند که:
- در قفسه سینه یا قسمت بالای کمر دچار درد عضلانی است.
- در فک، بازوها یا قسمت بالای کمر درد دارد.
- سوءهاضمه دارد.
- خسته است.
یکی دیگر از علائم سکته خاموش، احساس ابتلا به آنفولانزا است.
علائم سکته قلبی در مردان
سکته قلبی در مردان، معمولا با علائم زیر همراه است:
- دل درد
- سرگیجه
- اضطراب
- تپش قلب
- تعریق زیاد
- تنگی نفس
- تهوع و استفراغ
- احساس درد در بالاتنه
احساس ناراحتی یا درد در ناحیه قفسه سینه هم از علامتهایی است که احتمال بروز سکته قلبی را تقویت میکنند.
علائم سکته قلبی قبل از وقوع
با شناخت و آگاهی از علائم هشداردهنده، باید فوراً به اورژانس مراجعه کنید. این نشانهها عبارتند از:
- سنگینی قفسه سینه
- درد در قفسه سینه
- درد در قسمت فک
- خس خس سینه
- تهوع و استفراغ
- تنگی نفس
- تعریق زیاد
- دل درد
احتمال بروز سرگیجه هم پیش از سکته قلبی وجود دارد. به تمام نشانهها دقت کنید و نگذارید که نتیجه ناخوشایندی بههمراه بیاورند.
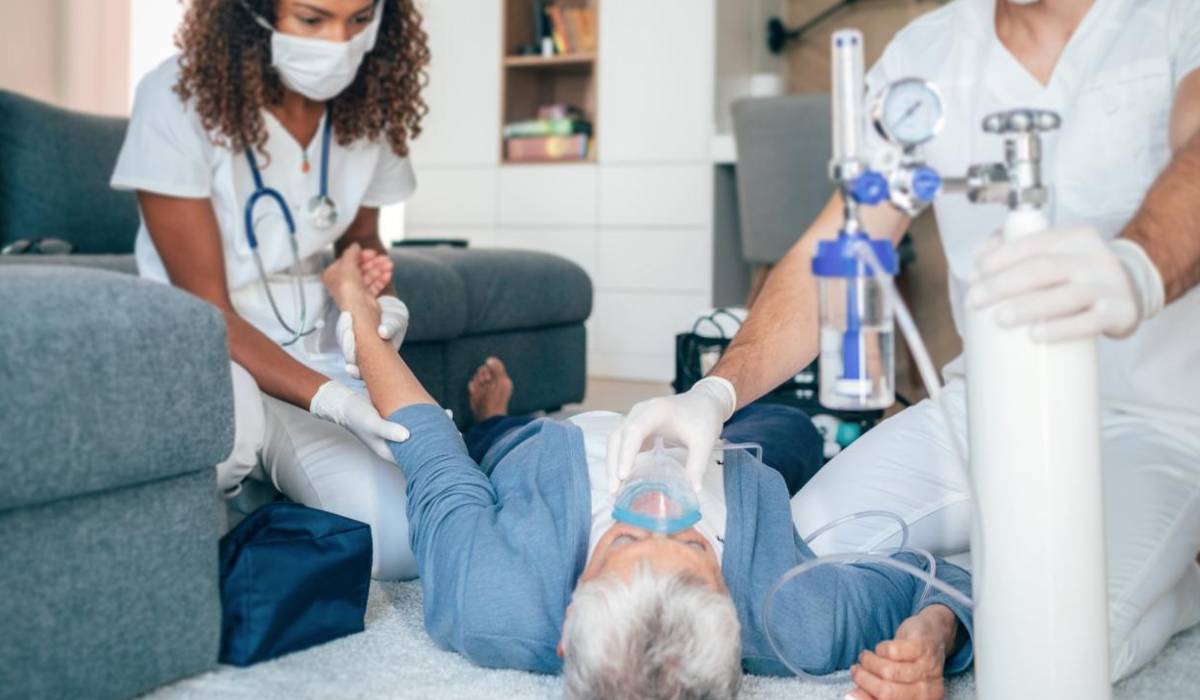
با مشاهده علائم سکته قلبی در خود چه کنیم؟
در صورتی که به حمله قلبی شک کردید، اولین کار این است که با اورژانس تماس بگیرید. شما باید تا زمانی که آمبولانس میرسد، بنشینید و استراحت کنید. اگر آسپرین در دسترستان است، یک قرص ۳۰۰ آن را بجوید. در صورتی که به آسپرین حساسیت دارید، از آن استفاده نکنید. چنانچه آسپرین در اختیار ندارید یا نمیدانید که به آن حساسیت دارید یا خیر، تا زمان رسیدن آمبولانس فقط استراحت کنید.
اگر علائم سکته قلبی در دیگران رخ داد چه کنیم؟
با اورژانس تماس بگیرید. علائم حمله قلبی را نادیده نگیرید. اگر در جایی هستید که امکان رسیدن اورژانس نیست، بیمار را به نزدیکترین بیمارستان برسانید. در حالی که منتظر رسیدن اورژانس هستید، به بیمار آسپرین بدهید تا آن را بجود و قورت دهد. آسپرین به جلوگیری از لخته شدن خون کمک میکند. اگر فرد سابقه حمله قلبی دارد و قبلاً پزشک نیتروگلیسیرین را برای او تجویز کرده، آن را طبق دستور مصرف کند. همچنان باید منتظر اورژانس باشید تا برسد و باقی اقدامات لازم را پیش بگیرد.
اگر :
- فرد بیهوش است
- نفس نمیکشد
- یا نبض را پیدا نمیکنید
پس از درخواست کمک اورژانس، CPR را برای حفظ جریان خون شروع کنید. با یک ریتم نسبتاً سریع ( حدود ۱۰۰ تا ۱۲۰ فشار در دقیقه) به شدت و با سرعت به مرکز قفسه سینه فرد فشار وارد کنید. اگر دفیبریلاتور خارجی خودکار (AED) در دسترس است و فرد بیهوش است، دستورالعمل های دستگاه را برای استفاده از آن دنبال کنید.
چه کسانی بیشتر در معرض سکته قلبی هستند؟
این افراد شامل کسانی میشوند که سابقه خانوادگی بیماریهای قلبی دارند، افرادی که سیگار میکشند، کسانی که فشار خون بالا، کلسترول بالا یا دیابت دارند و افرادی که فعالیت بدنی کافی ندارند. همچنین، استرس مزمن و رژیم غذایی نامناسب نیز میتواند خطر سکته قلبی را افزایش دهد.
عوامل تاثیرگذار در بروز سکته قلبی
عوامل متعددی میتوانند خطر بروز سکته قلبی را افزایش دهند. افرادی که دارای یک یا چند مورد از این عوامل خطر هستند، بیشتر در معرض سکته قلبی قرار دارند. چند عامل کلیدی دیگر هم روی خطر ابتلا به سکته قلبی تأثیر میگذارند. متأسفانه، برخی از این عوامل خطر را نمیتوانید کنترل کنید. بعضی دیگر با رعایت توصیههای پزشکی قابل مدیریت خواهند بود. برای مثال، رعایت سبک زندگی سالم، تا حد زیادی از بروز مشکلات قلبی جلوگیری میکند. در ادامه درباره تمام عوامل تاثیرگذار در سکته قلبی، برایتان بیشتر توضیح خواهیم داد:
سن و جنس
با افزایش سن، خطر حمله قلبی افزایش مییابد. سن که بالاتر میرود، نقش جنسیت هم در افزایش احتمال ابتلا به حمله قلبی پررنگتر میشود:
- مردان: خطر حمله قلبی در سن ۴۵ سالگی بهبالا، به شدت افزایش مییابد.
- زنان: خطر حمله قلبی در سن ۵۰ سالگی بهبالا و بعد از یائسگی به شدت افزایش مییابد.
زنان و مردان میانسال باید بیشتر مراقب سلامت قلب خود باشند.
سابقه خانوادگی بیماری قلبی
اگر والدین یا خواهر و برادری دارید که سابقه بیماریهای قلبی یا حمله قلبی (به خصوص در سنین پایین) دارند، خطر ایجاد سکته قلبی برای شما بیشتر خواهد بود. این شرایط، احتمال ابتلای به حمله قلبی ناشی از عوامل ژنتیکی را بالا میبرند:
- اگر پدر یا برادر شما در سن ۵۵ سالگی یا کمتر به این وضعیت دچار شدهاند.
- اگر مادر یا خواهر شما در سن ۶۵ سالگی یا کمتر دچار بیماریهای قلبی شدهاند.
مقوله ژنتیک در انتقال بیماریهای قلبی نقش مهمی دارد. کسانی که تجربه چنین واقعهای را در خانواده دارند، باید سبک زندگیشان را بیشتر کنترل کنند.
سبک زندگی
زندگی ناسالم میتواند باعث بالارفتن احتمال ابتلا به مشکلات قلبی شود. از جمله عادتها و موارد ناسالم شامل موارد زیر هستند:
- نوشیدن بیش از حد الکل
- نداشتن فعالیت بدنی و چاقی
- رژیم غذایی سرشار از سدیم، قند و چربی
- سیگارکشیدن یا استفاده از تنباکو (از جمله تنباکو بدون دود یا جویدن و کشیدن)
مصرف مواد مخدر (به ویژه در افراد جوانتر) هم عاملی است که میتواند احتمال دچارشدن به حمله قلبی را بالا ببرد.
بیماریهای زمینهای
برخی شرایط یا بیماریهای خاص به قلب فشار وارد میکنند و خطر حمله قلبی را افزایش میدهند:
- دیابت
- چاقی
- فشار خون بالا
- کلسترول بالا (هیپرلیپیدمی)
- سابقه پرهاکلامپسی در دوران بارداری
اختلالات خوردن هم میتوانند موجبات سکته قلبی را فراهم کنند. حملات قلبی ناشی از این اختلالات، بیشتر در جوانان دیده میشوند.
خوردن چه غذاهایی باعث حمله قلبی میشود؟
برخورداری از رژیم غذایی سالم از بروز سکته قلبی جلوگیری میکند. در مقابل، پیروی از برنامه غذایی سرشار از مواد زیر موجب افزایش احتمال حمله قلبی میشود:
- قند
- چربی حیوانی
- چربیهای ترانس و نمک
- غذاهای حاوی کربوهیدراتهای تصفیهشده
- گوشتهای فرآوریشده
- غذاهای سرخشده و فستفودها
- محصولات لبنی پرچرب
مصرف این مواد را به حداقل برسانید تا سلامت قلب حفظ شود.
چه چیزی باعث سکته قلبی سریع میشود؟
در بیشتر موارد، تشکیل لخته خون (ترومبوز) علت اصلی سکته قلبی است. ممکن است، لخته درون يکی از شريانهای اصلی یا شاخههای فرعی از عروق کرونر تشکيل شده باشد. سرخرگهای كرونری كه وظیفه خونرسانی به قلب را بر عهده دارند، به وسيله شبكهای از سلولها، چربی و كلسترول مسدود میشوند؛ این انسداد بهشکل تدریجی صورت میگیرد. ممکن است، خون گذرا از رگهای مسدود يک لخته تشكيل بدهد. حرکت خون از چنین رگهایی دشوار است. اگر اين لخته جريان خون را به صورت كامل قطع كند، بخشی از ماهيچه قلب میمیرد. منظور همان ماهیچهای است كه به وسيله آن سرخرگ تغذيه شده است. لختههای خون معمولا در شریانهای طبیعی تشکیل نمیشوند.
انواع حمله قلبی چیست؟
حمله قلبی یا انفارکتوس میوکارد، به حالتی اطلاق میشود که جریان خون به بخشی از عضله قلب مسدود شده و باعث آسیب به آن میشود. حملات قلبی انواع مختلفی دارند که بر اساس الگوی الکتروکاردیوگرام (ECG) و دیگر عوامل طبقهبندی میشوند. در ادامه با انواع حملات قلبی آشنا خواهید شد.
سکته قلبی ناشی از گرفتگی بطن چپ
سکته قلبی ناشی از گرفتگی بطن چپ، به عنوان نارسایی قلبی بطن چپ نیز شناخته میشود و یکی از مشکلات جدی قلبی است. در این وضعیت، بطن چپ قلب قادر به پمپاژ مؤثر خون به بدن نیست. همین عارضه میتواند به تجمع خون و مایعات در ریهها و سایر قسمتهای بدن منجر شود.
انفارکتوس میوکارد با افزایش قطعه ST (STEMI)
سکته قلبی با ST شدید است و نیاز به توجه فوری دارد. این حملات زمانی اتفاق میافتند که سرخرگ کرونر به طور کامل مسدود شود و از رسیدن خون به ناحیه وسیعی از قلب جلوگیری کند. این وضعیت باعث آسیب تدریجی به عضله قلب میشود. در نهایت هم میتواند از عملکرد آن جلوگیری کند.
انفارکتوس میوکارد با افزایش قطعه ST (NSTEMI)
سکته قلبی بدون ST زمانی رخ میدهند که شریان کرونر تا حدی مسدود و جریان خون به شدت محدود شده باشد. این حملات نسبت به حملات قلبی STEMI خطرات کمتری دارند. با این حال، امکان بروز آسیبهای دائمی قلبی با رخدادن آنها اصلاً بعید نخواهد بود.
اسپاسم عروق کرونر
به این اسپاسمها، حملات قلبی خاموش یا آنژین ناپایدار نیز گفته میشود و زمانی اتفاق میافتند که شریانهای متصل به قلب منقبض میشوند. در این وضعیت، از جریان خون به قلب جلوگیری میشود. علائم ناشی از این وضعیت آسیب دائمی ایجاد نمیکنند و نسبت به سایر انواع بیماریهای عروق کرونر شدت کمتری دارند. ممکن است، اسپاسم عروق کرونر با یک بیماری جزئی مانند سوءهاضمه اشتباه گرفته شود. ابتلا به اسپاسم عروق کرونری میتواند خطر ابتلا به حمله قلبی شدیدتر را بالا ببرد.
سکته قلبی جوانان
در گذشته، امکان وقوع سکته قلبی جوانان بسیار پایینتر از حالا بود. در حال حاضر، از هر ۵ بیمار حمله قلبی، ۱ نفر کمتر از ۴۰ سال سن دارد. مهمترین دلیل سکته قلبی جوانان در حال حاضر، سبک زندگی ناسالم آنها است. بیماریهای قلبی، عفونت و نقص مادرزادی هم در کنار فشارهای عصبی و گرفتگی عروق، از دلایل دیگر سکته جوانان است. عوامل دیگری هم باعث سکته قلبی در جوانان هستند که با نشانههای زیر ظاهر میشوند:
| علل سکته جوانان | نشانههای سکته جوانان |
| ضخیمشدن ماهیچه قلب | تنگی نفس |
| ضربه به قفسه سینه | درد شانه |
| اختلالات ریتم قلب | عرق سرد |
| فشار خون بالا | خستگی |
| مصرف دخانیات | سوءهاضمه |
| ابتلا به کرونا | حالت تهوع |
| دیابت | تنگی نفس |
یادتان باشد که با آزمایشهای غربالگریِ بیماری قلبی میتوانید از وقوع سکته قلبی در سنین جوانی پیشگیری کنید. این آزمایشها شامل موارد زیر هستند:
- سنجش میزان کلسترول
- اندازهگیری سطح گلوکز خون
- آزمایش تعیین میزان پروتئین واکنشی C
اندازهگیری فشار خون هم در مسیر شناسایی وضعیت قلب مفید است.
حمله قلبی در کودکان نوجوانان
احتمال وقوع حمله قلبی در نوجوانان و کودکان اندک است. بااینحال، همچنان امکان رخدادن چنین مشکلی در آنها وجود دارد. مشکلات قلبی کودکان و نوجوانان به ۲ دسته تقسیم میشوند:
- بیماریهای قلبی مادرزادی
- بیماری قلبی اکتسابی (مثل بیماری روماتیسمی قلبی و بیماری کاوازاکی)
باید درد قفسه سینه در زمان بازی و فعالیت بدنی بچهها را جدی بگیرید. تنگی نفس، تپش قلب و غشکردن هم از جمله علائم بیماری قلبی در نوجوانان دختر و پسر هستند.
حمله قلبی عصبی
حمله قلبی عصبی بعد از تکانهای عصبی رخ میدهد. دلایل آن هم شامل موارد زیر است:
- افزایش ناراحتی و ترس
- حمله اضطرابی
- حمله پانیک
حضور در شرایط سخت هم باعث بروز حمله قلبی عصبی میشود. بسته به خفیف یا شدید بودن حمله، سریعاً فرد بیمار را به مراکز درمانی منتقل کنید.
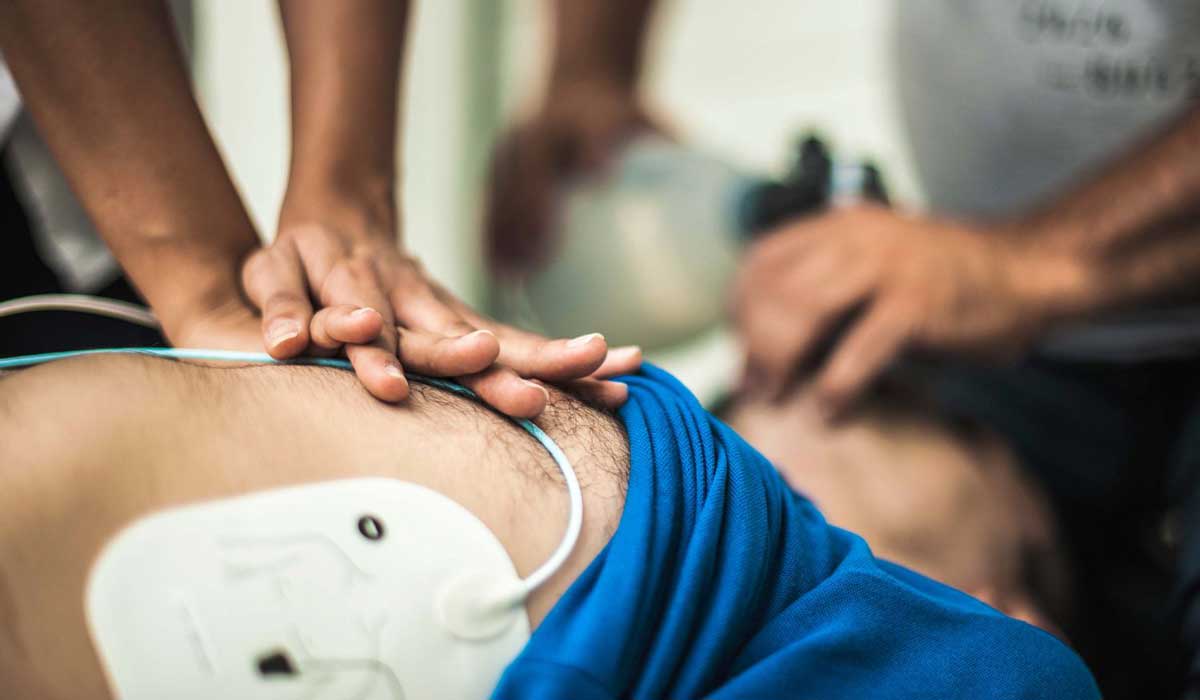
حمله قلبی در خواب
زمانی که خواب هستیم و بدن در آرامترین لحظات خود به سر میبرد، امکان دارد که حمله قلبی رخ دهد. در این صورت، علائم سکته قلبی در خواب به این شرح هستند:
- عرق سرد و تهوع
- ناراحتی اعضای مختلف بدن
- احساس سنگینی، پری و درد قفسه سینه
- تنفس سخت
- خسخس سینه
حمله قلبی خفیف
انسداد نسبی در عروق کرونر باعث حمله قلبی خفیف میشود. علائم آن کوتاه مدت و خفیف هستند و درد یک حمله قلبی کامل را ندارند. شاخصترین علائم حمله قلبی خفیف عبارتند از:
- عرق سرد
- حالت تهوع
- خستگی زیاد
- درد در ناحیه حلق
- احساس فشار
در زمان بروز چنین حملاتی، ناراحتی و درد در قسمت پشت، فک، گردن و معده هم احساس میشود.
سکته قلبی گذرا
سکته قلبی گذرا یا ایسکمی، حسی شبیه به سکته مغزی دارد. این وضعیت زمانی رخ میدهد که به طور موقت، به قسمتهایی از قلب خون نرسد. علائم این سکته ظرف ۲۴ ساعت برطرف خواهند شد. علائم سکته قلبی گذرا عبارتند از:
- گیجی
- سرگیجه
- تغییر بینایی
- مورمور شدن
- فقدان تعادل بدن
- تغییر در سطح هوشیاری
امکان بروز اختلال در تکلم و حرکتکردن هم وجود دارد.
تفاوت حمله قلبی و ایست قلبی چیست؟
برای درک تفاوت این دو به جملات زیر دقت کنید:
- حمله قلبی به دلیل مشکل در شریان خون پیش میآید.
- سکته قلبی ناشی از مشکلات الکتریکی در قلب رخ میدهد.
منظور از مشکلات الکتریکی هم اختلالاتی است که در نتیجه چربی خون بالا، فشار عصبی زیاد، تغذیه ناسالم، اضافه وزن و بیتحرکی در بدن بهوجود میآیند. هرچند که تفاوت حمله قلبی و ایست قلبی جدی است، اما هر دو باعث آسیب به عضله قلب میشوند و امکان مرگ در زمان بروز هر دو مورد هم وجود دارد.

تشخیص حمله قلبی چگونه است؟
متخصصان قلب و عروق معمولاً تشخیص سکته قلبی را در اتاق اورژانس انجام میدهند. فردی که علائم حمله قلبی دارد، باید تحت معاینه فیزیکی قرار گیرد؛ این معاینات عبارتند از:
- چککردن نبض
- تصویربرداری قلبی
- بررسی سطح اکسیژن خون
- ارزیابی فشار خون
- گوشدادن به صداهای قلب و ریه
پزشک با استفاده از موارد زیر تشخیص حمله قلبی میدهد.
| سابقه و علائم | پزشک از شما در مورد علائمی میپرسد که تجربه کردهاید. ممکن است از کسی که با شما بوده هم بخواهد اتفاق را شرح دهد. |
| آزمایشهای خون | در طول حمله قلبی، آسیب به سلولهای ماهیچه قلب تقریباً همیشه باعث میشود که یک نشانگر شیمیایی به نام تروپونین قلبی (Troponin)، در جریان خون ظاهر شود. آزمایشهای خونی که به دنبال این نشانگر هستند، از مطمئنترین روشها برای تشخیص حمله قلبی هستند. |
| الکتروکاردیوگرام (EKG یا ECG) | این یکی از اولین آزمایشاتی است که هنگام مراجعه به اورژانس با علائم حمله قلبی انجام میشود. |
| اکوکاردیوگرام | با استفاده از سونوگرافی (امواج صوتی با فرکانس بالا)، اکوکاردیوگرام تصویری از داخل و خارج قلب شما ایجاد میکند. |
| آنژیوگرافی | آنژیوگرافی با کاتتریزاسیون کرونر برای بررسی مسائل مربوط به انسداد در شریانهاست و نواحی با جریان خون کم یا بدون جریان خون را نشان میدهد. |
| اسکن توموگرافی کامپیوتری قلب (CT) | این اسکن، تصویری بسیار دقیق از قلب شما ایجاد میکند. |
| MRI قلب | این آزمایش از یک میدان مغناطیسی قدرتمند و پردازش کامپیوتری برای ایجاد تصویری از قلب استفاده میکند. |
| اسکن هستهای قلب | مشابه آنژیوگرافی، این اسکنها از رنگ رادیواکتیو تزریق شده به خون شما استفاده میکنند. چیزی که آنها را از آنژیوگرام متمایز میکند، این است که از روشهای پیشرفته کامپیوتری مانند توموگرافی کامپیوتری (CT) یا توموگرافی گسیل پوزیترون (PET) استفاده میکنند. |
اگر صفر تا صد نحوه تشخیص بیمار یهای قلبی را بدانیم، در زمان ابتلا به مشکلات این عضو از بدن، آگاهانهتر در مسیر درمان پیش خواهیم رفت.
عوارض سکته قلبی چیست؟
متأسفانه یکچهارم افرادی که دچار حمله قلبی میشوند، جان خود را قبل از رسیدن به بیمارستان از دست میدهند. سایر بیماران نیز در بیمارستان در معرض عوارض خطرناک هستند. عوارض حمله قلبی شامل موارد زیر است:
- آسیب به اندامهای حیاتی مانند کبد و کلیه
- آریتمیهای دائمی قلب (ضربان قلب نامنظم)
- تشکیل لختههای خون در پاها یا قلب
- سکته قلبی و مغزی همزمان
- آنوریسم یا انسداد ضعیف قلب
- نارسایی احتقانی قلبی
- مرگ
کسانی که از حمله قلبی جان سالم به در بردهاند، احتمالاً بهبودی کامل پیدا میکنند. فرصت بهبودی کامل برای کسانی هم وجود دارد که چند ساعت پس از سکته مشکلات جدی نداشتهاند.

پیشگیری از حمله قلبی چگونه است؟
ایجاد تغییراتی در سبک زندگی و رژیم غذایی میتواند از حمله قلبی یا انفارکتوس میوکارد جلوگیری کند. از پزشک یا پرستارتان در این مورد کمک بخواهید.
البته چند عامل خطر وجود دارد که نمیتوانید آنها را کنترل کنید. بااینحال، با استفاده از راههای زیر خطر حمله قلبی را کاهش دهید:
- اگر دیابت دارید، به علائم حمله قلبی در افراد دیابتی دقت داشته باشید.
- اگر دیابت دارید، به طور مرتب قند خونتان را کنترل کنید.
- اگر فشار خون بالا دارید، کاملا تحت کنترل و درمان باشید.
- غذایی را مصرف کنید که چربی، کلسترول و نمک کم دارند.
- دستور پزشکتان در مورد مصرف داروها را رعایت کنید.
- پزشکتان را به طورمرتب برای چکآپ ملاقات کنید.
- وزن خود را در محدوده طبیعی نگه دارید.
- میوههای تازه و سبزیجات زیاد بخورید.
- اهمیت عدم استعمال دخانیات را دست کم نگیرید.
- ورزش کنید.
با روشهای جلوگیری از سکته قلبی آشنا شوید و آگاهانه، سبک زندگیتان را طراحی و کنترل کنید.
جلوگیری از سکته قلبی فوری
جلوگیری فوری از سکته ممکن نیست و باید برای کمکردن آسیبهای آن با اورژانس تماس بگیرید. پیش از رسیدن اورژانس به اقدامات زیر دقت کنید:
- به بیمار قرص آسپیرین بدهید؛
- او را در مکانی راحت و بهطور صاف و آرام بخوابانید.
- اگر بیمار دچار مشکلات قلبی است، طبق تجویز پزشک از داروهای خودش استفاده کنید.
آرامشتان را حفظ کنید تا نیروهای اورژانس برسند.

درمان حمله قلبی چیست؟
حملههای قلبی به درمان فوری نیاز دارند. بنابراین بیشتر درمانها در اتاق اورژانس آغاز میشود. ممکن است، برای تخریب شریانهای رساننده خون به قلب از آنژیوپلاستی استفاده شود. در طول آنژیوپلاستی، جراح لولهای بلند و نازک به نام کاتتر از طریق شریان خون وارد میکند تا به انسداد برسد. سپس بالونی کوچک و متصل به کاتتر باد میشود تا شریان باز شود. این روند باعث میشود که جریان خون دوباره برقرار شود. جراح لوله کوچکتری به نام استنت را هم در محل انسداد قرار میدهد. استنت میتواند مانع از بستهشدن مجدد شریان شود. در بعضی موارد پزشک از پیوند عروق کرونر قلب (CABG) استفاده میکند. این روش در اغلب موارد، چند روز پس از سکته قلبی پیوند انجام میشود. بیماران مبتلا به مشکلات تنفسی یا کسانی که سطح اکسیژن خون پایینی دارند، اکسیژن مکمل را همراه با سایر درمانهای حمله قلبی دریافت میکنند. اکسیژن را از طریق لولهای زیر بینی یا ماسک روی بینی و دهان به بدن میرسانند. این روند میزان اکسیژن در گردش خون را افزایش و فشار روی قلب را کاهش میدهد.
داروهای سکته قلبی
داروهای سکته قلبی همگی باید تحت نظر پزشک و متناسب با وضعیت بیمار تجویز شوند. با اینحال معمولا داروهای زیر برای کسانی که دچار سکته قلبی شدهاند، تجویز میشود:
- آسپرین، پلاویکس، آتوروستاتین، رزووستاتین
- پروپرانولول، آتنولول، متورال ۵۰ میلیگرم
- بیزوپرولول، کارودیلول، متورال سوکسینات
- کاپتوپریل، انالاپریل، لیزینوپریل، لوزارتان
- پنتوپرازول، وارفارین، ریواروکسابان
توجه داشته باشید که هر کدام از این داروها، ویژگی منحصربفردی دارند و متناسب با وضعیت فرد روی وضعیت قلبش تاثیر میگذارند. داروهای پرکاربرد دیگری که در مسیر درمان سکته قلبی استفاده میشوند هم در ادامه آمدهاند.

رقیقکنندههای خون مانند آسپرین
اغلب برای تجزیه لختههای خون از رقیقکنندهها استفاده میشود. این داروها جریان خون را از طریق شریانهای تنگ شده بهبود میدهند. آسپرین باید مانند داروهای دیگر قلب از سوی پزشک تجویز شود.
داروهای ضد پلاکت
از داروهای ضدپلاکت باید به مواردی مانند هپارین، وارفارین و کلوپیدوگرل اشاره کنیم. این داروها میتوانند برای جلوگیری از تشکیل لختههای جدید مؤثر باشند. مصرف داروهای ضدپلاکت مانع از بزرگشدن و رشد لختههای موجود در بدن میشود.
نیتروگلیسیرین
نیتروگلیسیرین هم دارویی برای کنترل حملات قلبی است. این دارو درد قفسه سینه را تسکین میدهد. مصرف نیتروگلیسیرین باعث میشود که رگهای خونی باز و گشاد شوند. در نتیجه، خون راحتتر از رگها عبور میکند.
داروهای ترومبولیتیک
داروهای ترومبولیتیک (thrombolytic) میتوانند لختههای خونی را از بین ببرند. پزشکان استفاده از این داروها را بهطور مداوم توصیه نمیکنند. در واقع، کاربرد آنها فقط در ۱۲ ساعت اولی است که حمله قلبی رخ میدهد.
داروهای ضد آریتمی
حملات قلبی اغلب باعث اختلال در ریتم ضربان طبیعی قلب یا آریتمی میشوند. بههم خوردن ریتم قلب میتواند بسیار خطرناک باشد. مصرف داروهای ضد آریتمی این اختلالات را متوقف میکند یا مانع از بروز آن میشود.
داروهای ضد درد
رایجترین مسکنی که در طول مراقبت از حمله قلبی تجویز میشود، مورفین است. این دارو میتواند به کاهش درد قفسه سینه کمک کند. گاهی نیاز است، برای درمان حمله قلبی و عوارض آن کاردیولوژی قلب انجام شود. در این رابطه پزشک باید نظر بدهد.
روند بهبود حمله قلبی چیست؟
به طور کلی، علائم حمله قلبی بعد از درمان از بین میروند. احتمالاً در طول اقامت در بیمارستان و چند روز پس از آن، ضعف و خستگی طولانی مدتی بهوجود میآید. میزان بهبودی با درمانهای مختلف وابسته به روش درمان است. بیماران معمولاً بین ۴ تا ۵ روز در بیمارستان بستری میشوند. روند کلی درمان هم بهشرح زیر است: به طور کلی، میانگین بستریشدن بیمار در بیمارستان بهشرح زیر است:
| درمان دارویی | افرادی که فقط تحت درمان دارویی قرار میگیرند، به طور متوسط ۶ روز در بیمارستان بستری هستند. |
| PCI | بهبودی از PCI سادهتر از جراحی است، زیرا روشی کمتر تهاجمی برای درمان حمله قلبی است. میانگین مدت اقامت برای آن، حدود ۴ روز است. |
| CABG | بهبودی پس از جراحی بایپس قلب بیشتر طول میکشد. میانگین مدت اقامت برای CABG حدود ۷ روز است. |
میانگین اقامت در بیمارستان برای حمله قلبی بین ۴تا پنج روز است. با آگاهی از اینکه تخصص قلب و عروق چیست، حتماً به پزشک خبره در این حوزه مراجعه کنید.
متخصص قلب و عروق به تشخیص و درمان بیماریهای مرتبط با قلب و عروق خونی میپردازد. این متخخص با ارائه روشهای درمانی و پیشگیرانه میتوانند به بهبود و مدیریت حمله قلبی کمک کنند و از بروز مشکلات جدیتر جلوگیری نمایند
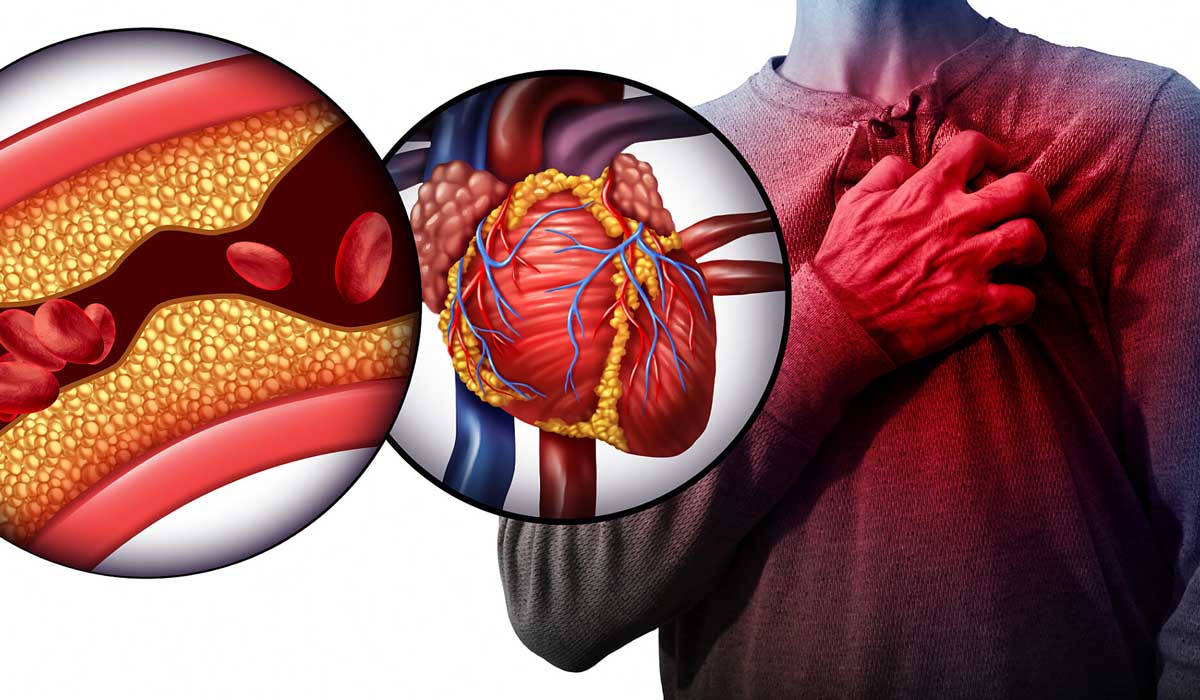
چه زمانی میتوانیم فعالیتهای معمول خود را از سر بگیریم؟
بهبودی پس از سکته قلبی و با ترک بیمارستان به این موارد وابسته است:
- شدت حمله قلبی
- مدت زمان شروع درمان
- روشهای مورد استفاده درمان
شرایط سلامتی قبل از حمله قلبی هم در این زمینه مؤثر است. به طور کلی، بیشتر افراد میتوانند بین ۲ هفته تا ۳ ماه بعد از حمله قلبی به کار بازگردند و فعالیتهای معمول خود را از سر بگیرند. اگر بدانید که بعد از سکته قلبی چه اتفاقی میافتد، راحتتر در مسیر توانبخشی قلبی قدم برمیدارید.
چه افرادی بعد از حمله قلبی وضعیت بهتری دارند؟
زنان جوانتر (سن پیش یائسگی) و زیر ۴۵ سال، نتیجه بهتری نسبت به مردان در سن مشابه میگیرند. دانشمندان معتقدند این به دلیل اثرات محافظتی استروژن بر قلب است. پس از پایان یائسگی و اتمام مزایای محافظتی استروژن، وضعیت زنان بدتر از مردان خواهد شد. به طور خاص زنان بین ۴۵ تا ۶۵ سال با تجربه حمله قلبی، بیشتر از مردان جان خود را در اثر عوارض این وضعیت از دست میدهند. زنان بالای ۶۵ سال هم بیشتر از مردان در این سن، در عرض چند هفته پس از حمله قلبی جان خود را از دست میدهند.
تیم درمان سکته قلبی شامل چه پزشکانی است؟
برای درمان سکته قلبی ناشی از گرفتگی بطن چپ یا اشکال دیگر آن از تیمی از کادر درمان کمک گرفته میشود. این تیم شامل افراد زیر است:
- متخصص قلب و عروق بالینی
- جراح قلب و عروق
- متخصص بیهوشی
- اعضای تیم قلب
- فیزیوتراپیست
- روانشناس
رسیدگی به سکته قلبی در حضور تیمی متشکل از افراد حرفهای پیش میرود. روند نجات بیمار ساده نیست و باید با حضور افرادی با تخصصهای مختلف انجام شود.

آگاهی، کلید کنترل حمله قلبی
امکان بروز سکته قلبی در سنین مختلف وجود دارد. با شناخت علائم سکته قلبی و آگاهی از روشهای مراقبت از فردی دچار این وضعیت، میتوانید جان اطرافیان را نجات بدهید. اگر سلامت قلب خودتان هم دچار مشکل است، حتماً با آگاهی از علائم سکته قلبی به کنترل وضعیت خود کمک کنید. علامتهایی مانند درد قفسه سینه، تنگی نفس و سرگیجه را جدی بگیرید. پزشکان با معاینه فیزیکی، نوار قلب و تصویربرداری قلب در مسیر تشخیص وضعیت سلامت این عضو از بدن قدم برمیدارند. درمان سکته قلبی هم با استفاده از روشهای مختلف مانند دارودرمانی و آنژیوپلاستی انجام میشود.در برخی موارد هم از جراحی بایپس عروق کرونر استفاده میشود. آزمایشات خون و کنترل فشار خون بالا، کلسترول بالا یا ترک دخانیات در زمینه پیشگیری از حمله قلبی بسیار مؤثرند. با کنترل وزن و رعایت سبک زندگی مطلوب، سلامت خود را حفظ کنید.
.یکی از بهترین راهها برای مراجعه به متخصصان خبره، مراجعه به سامانه دکتردکتر است. در این سامانه، پزشکان را شناسایی کنید و اینترنتی وقت بگیرید .علت سکته قلبی در بسیاری از موارد ریشه در زندگی ناسالم دارد. اجازه ندهید که بیماریهای قلبی بهراحتی زندگیتان را بههم بریزند. به پزشکان خبره مراجعه کنید و از توصیههایشان بهرهمند شوید
منابع:
healthline
patient
clevelandclinic
mayoclinic
healthline
medicalnewstoday
سوالات متداول حمله قلبی
source
